がんとともに生きる
膀胱がん
膀胱がんとは?
膀胱は骨盤内にある臓器で、腎臓でつくられた尿が腎盂(じんう)、尿管を経由して運ばれたあとに、一時的に貯留する一種の袋の役割をもっています。 膀胱には、尿が漏れ出ないよう一時的にためる働き(蓄尿機能)と、ある程度の尿がたまると尿意を感じ、尿を排出する働き(排尿機能)があります。 膀胱を含め、腎盂、尿管、一部の尿道の内側は尿路上皮という粘膜でおおわれています。尿路上皮細胞からできた悪性腫瘍をがんと呼びます。筋肉や脂肪細胞からできた悪性腫瘍は肉腫と呼びます。
膀胱がんの症状
他のがんと違って、比較的早期より症状が出やすいのが特徴です。 ①血尿および頻尿、排尿痛などの膀胱炎症状が二大症状です。約80%の人は無症候性(痛みなどのない)肉眼的血尿を呈し、膀胱炎症状は20~30%の人に見られます。血尿の出方は、尿全体が赤くなる全血尿より排尿の終わりころが赤くなる終末時血尿が多く、血の塊もしばしば排出されます。 一部は無症状で、検診における顕微鏡的血尿の精密検査や超音波検査で発見されます。 膀胱がんが転移の症状で発見されることは比較的まれです。
膀胱がんの診断
膀胱鏡検査
現在では最も診断能の高い検査です。尿道からファイバースコープ(軟性内視鏡)を挿入して膀胱内を観察する検査です。
尿細胞診
尿中にはがれ落ちてきたがん細胞の有無を見る検査です。排泄物である尿を用いるため患者さまに負担がかからず、繰り返し行えるのが利点です。 半数の患者さまではがんがあっても陰性であり、感度の高い検査とはいえませんが、悪性度が高いがんでは早期より陽性率が高いため、臨床的には極めて有用性の高い検査です。 特に、内視鏡で分かりにくい扁平ながん(上皮内がん)の診断では膀胱鏡よりも感度が高いことが分かっています。
超音波検査
1cm以上の腫瘍であればおおむね診断可能ですが、がんの存在部位により死角があるのが難点です。
CT・MRI
がんの存在診断よりがんの浸潤度、進行度の診断に有用です。一次検査としては行いません。
膀胱がんの治療
筋層非浸潤性がんの治療
経尿道的腫瘍切除術(TUR-Bt)
腫瘍の悪性度が低く多発傾向の乏しい場合、TURし、その後の補助療法は行わずに経過観察をします。多発や単発でも大きい場合は術後24時間以内の抗がん剤単回注入療法を併用する場合があります。
TUR-Bt+膀胱内注入療法
腫瘍の悪性度が高いか、多発傾向の強い場合には、TURのあとでもう一度TURを行い、削り残しや筋層浸潤の見落としがないかを確認します。これを「セカンドTUR」と呼びます。
筋層への浸潤が否定されたならば再発予防を目的とした注入療法を行います。注入療法に用いる薬剤としては、BCGもしくはファルモルビシンなどの抗がん剤です。
膀胱全摘除術
浸潤性がんの治療として行います。非浸潤性がんでも、膀胱内注入療法に反応せず再発を繰り返したりする場合には、膀胱全摘除術を行うことがあります。壁外浸潤が無ければ、腹腔鏡下手術も考慮されます。
浸潤性がんの治療
膀胱全摘除術+尿路変向術
膀胱を全摘した場合には尿路を再建することが必要になり、これを尿路変向といいます(下図)。 方法としては回腸導管造設術が一般的です。しかし、最近では長め(約60cm))の腸管を利用して代用膀胱を造設し、残した尿道とつないで自排尿を可能にする方法(ネオブラダー造設)も行われますが、膀胱がんが多発性の場合は尿道がんの再発リスクが高くなるので行いません。 がんが膀胱壁を貫いている場合(T3~4)やリンパ節転移がある場合は、術後補助化学療法を奨めています。当院では約3コース行っており再発の抑制に有用な結果が得られています。
-
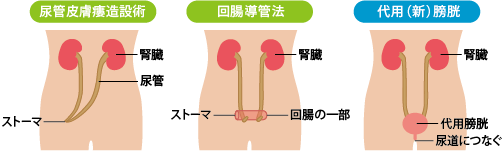
いろいろな尿路変向法
放射線治療
手術の侵襲に耐えられない場合に、患者さまのQOL(生活の質)改善を期待して行っています。
進行転移がんの治療
全身化学療法
化学療法単独では治癒する確率が低いので、有効例には外科的治療や放射線治療を併用する集学的治療を考慮します。
対症療法
全身状態が良くない場合などは、つらい化学療法を行うより、まずは最善の支持療法(がんの症状や副作用を軽減するための予防策や治療法)により、症状緩和を目指します。
再発の診断と治療
膀胱内再発
非浸潤性がんではTUR後、1年目は3カ月ごとに内視鏡検査と尿細胞診検査を行います。 再発がなければその後の2~5年間は4~6カ月ごとに行います。5年以降は1年に1回ですが、原則として10年以上続けます。腎臓(腎盂)・尿管などの上部尿路腫瘍発生に対する診断検査は1年に1回くらいです。 膀胱内再発が見られたら再びTURを行うことが多いのですが、場合によってはBCGや抗がん剤の膀胱内注入療法を行います。注入療法に抵抗性を示し、腫瘍が広範囲に再発したり、尿道や下部尿管に進展したり、浸潤がんに進行したりした場合は、膀胱全摘除術を考慮します。
遠隔転移
浸潤がんの治療後には最も注意すべき事項です。 CTで診断します。転移が認められたら、化学療法が第一選択の治療となりますが、場合によっては手術や放射線治療、もしくはこれらの併用治療などを考慮します。
当院の特色
手術から放射線療法、化学療法まで当院で一貫して行うことが可能です。



