当院について
「おもてなし通信」第5号(2024.07)
もくじ
- 特集「脅威の臓器 腎臓」
腎臓の3つの大事なはたらき/ひそかに広がる国民病「慢性腎臓病」/腎臓病食を知って、腎臓にやさしい食事をしよう - CLOSE-UP地域医療「Daido Medicineの在宅医療」
入院、外来に続く第3の医療 - プロフェッショナルDAIDOの流儀
作業療法士(ハンドセラピスト)
「妥協を許さず、繊細な「手」の機能を回復させる」

各施設の外来や病棟に設置しているほか、訪問サービスでもお配りしています。
ご希望の方はスタッフにお問い合わせください。
脅威の臓器「腎臓」
太古の昔、いのちは海から生まれました。
わたしたちは母の胎内で羊水に浮かんでいました。
水と深いつながりのあるヒトはその体の約6割が水分です。
その体内の水分をコントロールしている臓器があります。
1日150リットル以上もの水分をろ過し、約1.5リットルの尿を排泄する。
その過程でどんなことが起こっているのでしょうか。
さあ、夏がやってきます!
シュノーケリングで海の中を探検する気分で、どうぞ。

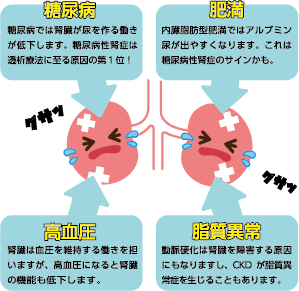
腎臓の3つの大事なはたらき
- 老廃物の排泄
体内の各臓器で排出された老廃物や水分、摂り過ぎた塩分などは、血液とともに腎臓に流れ込みます。まだ使えるミネラル分などがフィルタリングされて再吸収されます。
そのはたらきを担うのが「糸球体」という網の目のような毛細血管のかたまりと「尿細管」。ろ過された水分が尿の素です。 - 水分の調節
人間は、体重の約50~70%(赤ちゃんは約80%)が水分。適正な水分量は年齢や性別、体格によって異なりますが、その人の生命維持に必要な量を調節してくれるのが腎臓です。
体内のさまざまな変化に対して、水分や電解質、酸とアルカリのバランスをとるなど精密な調整を行っています。 - 血圧の調節
腎臓は血圧を調整する「レニン」という酵素を産生します。レニンは血液中のタンパク質と反応して、血圧を上げる作用をもつホルモンを生成させます(※)。
血液をろ過するためには身体の血圧が一定に保たれている必要があるため、腎臓が悪くなると、高血圧を引き起こすこともあります。
※その他、骨髄に作用して貧血を防ぐホルモンや骨を丈夫にするホルモンも産生します。
腎臓のはたらきを知る検査
「e-GFR」という、腎臓がどのくらい老廃物を尿へ排泄する能力持っているかを示す値があります。年齢・性別、そして血液中の老廃物の一種である「血清クレアチニン値」から算出されますので、健康診断結果をのぞいてみてください。
年齢とともにだんだん低下し(腎臓のはたらきが悪くなり)ますが、1 年で5 以上、低下しているようであれば、一度受診してみることをオススメします。
ひそかに広がる国民病 慢性腎臓病
国民のなんと8人に1人が「慢性腎臓病(CKD/Chronic Kidney Disease)」だと言われます。加齢、食生活、肥満などが原因
となり得る生活習慣病のひとつです。
慢性腎臓病は、初期には自覚症状がなく、海の底を静かに忍び寄るごとく、いのちを保つ大事な機能を少しずつ侵していきます。
毎年の健康診断結果に注意して、食べすぎや飲み過ぎ、塩分の摂り過ぎ、運動不足、ストレスなどに気を付けましょう。
腎臓の代わりの透析療法
腎臓の働きが悪くなると、生命が脅かされます。そのため、病気などによって正常に機能できなくなった腎臓の代わりに、血液中の老廃物や余分な水分を取り除くのが「人工透析」です。腎機能が正常の15%以下まで低下した末期腎不全の状態に陥ると、透析導入となります。
透析治療には「血液透析」と「腹膜透析」がありますが、一般的な血液透析では、週3回ほど、1 回4~5時間かけて血液を浄化する必要があります。
腎臓病食を知って、腎臓にやさしい食事をしよう
腎臓病で入院される方には腎臓への負担を極力少なくするために、タンパク質や塩分、カリウムなどの量を調整した「腎臓病食」が提供されています。
- タンパク質を制限
タンパク質は体内でエネルギーに変わったあと、尿素やクレアチニンといった老廃物を産生します。 - 塩分制限
塩分や水分の過剰摂取は、血圧上昇や浮腫の原因となり、血圧調整機能を持つ腎臓への負担へとつながりがちです。 - カリウム制限
カリウムは筋肉の調整に必要な栄養素ですが、過剰に体内に蓄積すると、心停止や不整脈などのリスクが上がります(高カリウム血症)。 - エネルギーを確保
タンパク質の摂取を抑えるので、炭水化物などで必要なカロリーを摂るようにします。
腎臓病でないひとも要注意!
塩分制限はもちろん、適正な体格を維持することも生活習慣病予防においては必要です。
腎臓に問題のない方も、ほどよい食事量・バランスの良い献立を心がけましょう。(管理栄養士)
慢性腎臓病の方のサポートはわたしたちが行っています!
大同病院では、腎代替療法専門指導士や腎臓病療養指導士という専門知識を学んだスタッフたちが、透析療法に関する説明や、療法を受けながらの生活アドバイスなどを行います。
- 腎代替療法専門指導士:医師2名、看護師2名、臨床工学技士1名
- 腎臓病療養指導士:看護師6名、薬剤師4名

腎臓について学ぼう!
オンライン腎臓病教室
腎臓病の方や予備軍の方向けに、さまざまな視点から「腎臓」について学べるオンライン講座をYouTubeで配信中です。医師、薬剤師、看護師、管理栄養士、理学療法士が講師です。
Dらじ「その人の誕生前から最期まで」名古屋の頼もしき病院ラジオ

CLOSE-UP地域医療「Daido Medicineの在宅医療」
自宅で自分らしい暮らしを続けながら医療を受けられる。
しかし、療養環境は整えられるのか、何かあったらどうすれば…。
そうした不安に応えつつ、入院、外来につづく第3のカタチとして定着しつつある。
高度急性期医療とともに地域包括ケアのモデルづくりにも取り組む宏潤会には、在宅医療を提供できるクリニックがいくつかある。
自宅で暮らす患者さんのための地域医療について、紹介したい。
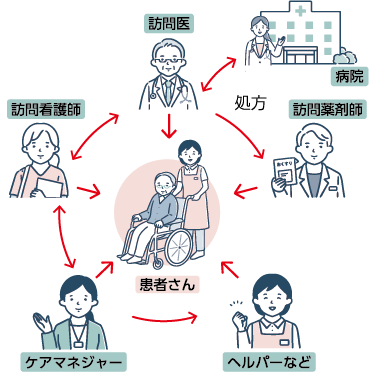
患者さんのところにケアチームが集う
患者さんのご自宅に訪問するのは、医師のほかに訪問看護師、訪問薬剤師など。ケアマネジャーが医療の情報もしっかり把握しながら、訪問入浴やヘルパーといった生活に必要な介護サービスを手配します。何かあったときには、医師や看護師は病院の医師と診療情報をやりとりし、患者さんが必要とする医療が提供されるようにします。
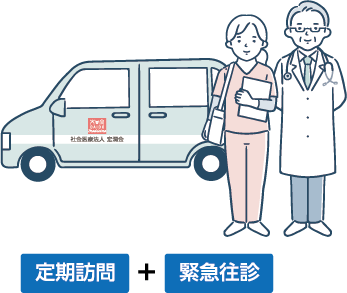
入院しているのと同じ安心感を、ご自宅でも
月2回程度(※)の定期訪問では、あらかじめ予定した日時にお伺いし、患者さんの病状の管理や検査、処方などを行います。それ以外に発熱など急に状態が悪化したときには、いつでも電話を受け付け、必要に応じて緊急往診をします。病棟でナースコールを押すのと、似たような感覚です。
※病状により頻度は異なります。
在宅医療を提供する宏潤会のクリニックからのメッセージ
「最期までがんばる」より「最期を生きる」
入院治療を続けてきた方が、それを諦めて在宅へ移行されるときには、まだ余力のあるうちに、複数の選択肢があることをお伝えし、多職種で支える体制をつくっていきます。人生の最終の時期を、悔いなく穏やかに生きることができるようお手伝いします。

柳瀬成希
自分の居場所で穏やかに
肺がん患者さんなどを多く診ています。お看取りが近いケースもありますが、最期にご自身の居場所に戻って安らかに過ごされます。麻薬を使った疼痛緩和ケアなどは在宅でも十分に可能。ご家族が疲れ切らないよう、しっかりサポートするよう努めています。

西尾昌之
かかりつけ医として、なんでも相談を
訪問医は、外来に通院できない方のかかりつけ医。定期的に訪問して、診察や処方を通じていま感じている苦痛を取り除いたり、この先の不安について相談に乗ったりしています。在宅酸素などを導入されている方も、遠慮なくご相談ください。

松山孝昭
「Dらじ」で訪問サービスについてもっと知る!
「その人の誕生前から最期まで」名古屋の頼もしき病院ラジオ「Dらじ」では、在宅医療に関するテーマも多く扱っています。ぜひお聴きください。
在宅医療~退院をあきらめていた方へ
(だいどうクリニック在宅診療部 医師・柳瀬成希)
訪問看護~患者さん中心の医療がここにある
(大同訪問看護ステーション 看護師・谷口香織)
介護サービスのかなめ: ケアマネジャーの上手な使い方
(大同居宅介護支援事業所 ケアマネジャー・北野和美)
人間、死ぬまで食べなくちゃ! ~訪問栄養指導
(だいどうクリニック在宅診療部 管理栄養士 津田直子)

プロフェッショナルDAIDOの流儀
妥協を許さず、繊細な「手」の機能を回復させる~作業療法士(ハンドセラピスト)
作業療法士は、病気などによって低下した身体機能の回復を支援する。特に実生活に即した身体の応用動作にフォーカスする「生活動作のプロ」だ。例えば、ある動作ができないことで生活に困るのなら、動かないことで「何に困るのか」を評価し、どう動かせばよいかを考え実践する。
なかでも「手」のリハビリを専門に手掛ける工藤啓介を取材した。
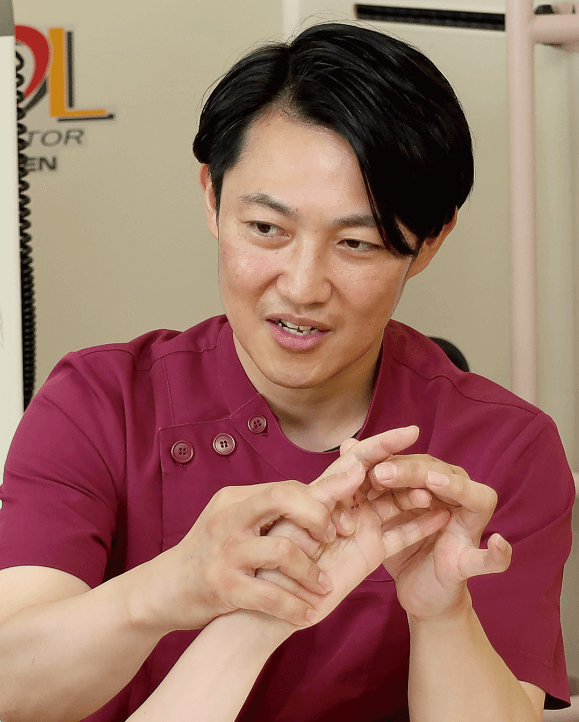
学生のころより、作業療法士のなかでも「手」の領域に魅了され、その道をめざす。ハンドセラピストとして近隣の病院で経験を積んできたが、2018年、大同病院に手外科が発足したのを機に入職。さらなる研鑽を積む。
ハンドセラピストを志し一途に求めた道
関節リウマチの指人工関節置換術を受けた患者さんは、3週間ほど入院して毎日3回リハビリ室に赴き、ハンドセラピストとマンツーマンで機能回復のための訓練を行う。オーダーメイドの装具を複数作製し、目的に合わせて使い分けながら徐々に動かせるようにしていく。平均在院日数が10日ほどの当院にしては長い入院期間だが、退院して家に帰るとツイ無理をしてしまったり、訓練が続かなかったりすることもあるため、一定期間は専門家が付き添って、細やかなセラピーを続ける。人間の生活のあらゆる局面でさまざまな役割を果たす「手」が、その繊細な動きを再獲得するには、地道なリハビリが必要なのだ。
工藤は、学生時代にハンドセラピーの講義を聴いて、この道を志した。しっかりとした運動学や解剖学の理論の上でのリハビリのやり方如何で、目に見えて効果が変わるところに「純粋に憧れた」という。
新卒で手の外傷を多く扱う病院に入職するも、高度急性期医療を経験するため別の病院に移った。そして20 18年、大同病院に手外科・マイクロサージャリーセンターが発足、手外科の世界で高名な篠原孝明医師が着任すると聞き、よりハンドセラピーを極めようと再び転職する。
「篠原先生は手術に対しては妥協を許さない厳しい先生ですから、毎日プレッシャーを感じて勉強させていただいています。十数年同じ仕事をしていると漫然としてしまう部分もありましたので、そういう先生と緊張感をもって仕事をすることで、患者さんに対して常にベストなハンドセラピーが提供できていると思います」
作業療法士は、訓練に使用する装具も自分で作製するが、以前は「このくらいだったらいいかな」と思っていたことも、少しでも気になったら作り直すという姿勢に変わっという。「自分が作った装具の微妙な不具合が患者さんの手に影響を及ぼしてしまう可能性すらあるからです」
手術中から始まるリハビリの仕事
手外科医の篠原は、手術中にハンドセラピストを呼ぶ。例えば腱を縫うときの強度は、患部組織の状態などによって加減が必要だが、術後すぐ動かせば糸が切れるリスクもある。かといって動かさなければ拘縮してしまうため、その微妙な調整具合を直接セラピストに伝える。術後のリハビリがあって初めて治療が完成するという考えだ。
「術後、いかに早く安全に動けるようにするかが大事ですが、僕が手術室で得た情報をもとに、『ここは力を入れすぎると良くないですよ』といった具体的なイメージをお伝えして指導できれば、患者さんも安心して動かせます」
医師から指示を受ける前に提案するのがプロの矜持
手術中から医師と綿密にディスカッションして臨むリハビリも、予想より関節が硬くなったりして、思うように捗らないことはある。そんなときはだいたい医師も気づいている。だが、工藤としては医師の指示を得てリハビリの戦略を変更することが口惜しくて仕方がない。「『しまった!』と思うんです。ハンドセラピストとしては先に気づいて、次の一手をこちらから提案したい」
医師と二人三脚で進めるセラピーはさらに工藤を虜にする。「手は、日常生活に不可欠の機能を担うだけでなく身だしなみにも関ります。関節が整い動くようになった手にマニキュアを塗り、指輪を着けて来られる患者さんを見ると、本当に嬉しい」
工藤の手が今日も患者さんの手を優しく導く。