PICK UP
その下痢や腹痛、大丈夫? 炎症性腸疾患(IBD)を知ろう!
IBDとは?
腸管が炎症を起こし、慢性的な下痢や腹痛を起こす炎症性腸疾患(IBD:Inflammatory Bowel Disease)は、主に「潰瘍性大腸炎」と「クローン病」を指し、良くなったり悪くなったりを繰り返す慢性疾患です。
国の指定難病にもなっており、その患者数は年々増加し、特に潰瘍性大腸炎は、1980年には約4,400人でしたが、現在は約23万人といわれ、指定難病の中でも最も患者数が多くなっています。
特に発症年齢のピークが10後半~30代で、就職、結婚や出産などさまざまなライフイベントを控えた方にも多く発症し、日常生活やお仕事に支障を来すことも少なくありません。
原因はまだ明らかでなく、現状では根治療法も確立されていませんが、近年、治療法はめざましく進歩し、難治性の患者さんの症状寛解(かんかい:症状が落ち着いて安定した状態)も可能となりました。IBDは早期に診断され、適切な治療目標を設定し、それを達成することで長期的な予後を大きく改善させることがわかっています。
このページは、まずIBDという疾患を多くの方に知っていただき、少しでもおかしいなと思われた方は、一度受診していただきたいと考え作成しました。

潰瘍性大腸炎(UC:Ulcerative colitis)
文字通り大腸の粘膜に炎症が起き、潰瘍ができます。その潰瘍ができる範囲によって直腸炎型、左側大腸炎型、全大腸炎型に分かれます。
血便や下痢、腹痛などの症状が、慢性的に続くのが特徴で、症状が出る「活動期」と、症状が落ち着いて安定した「寛解(かんかい)期」を繰り返すのが一般的です。
また、炎症の重症度で、軽症、中等症、重症、さらに重症のなかでも重篤なものは劇症と分類されます。
潰瘍ができる範囲による分類
-
直腸炎型
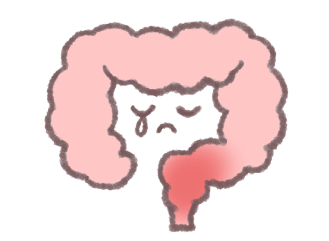
直腸のみに炎症が起きます。
-
左側大腸炎型
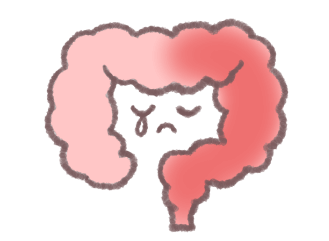
大腸の半分くらいに炎症が起きます。
-
全大腸炎型

大腸全体に炎症が起きます。
クローン病(CD:Crohn's disease)
口から肛門まで、消化管のあらゆる部位に病変が生じます。主な症状は、腹痛、下痢、血便ですが、発熱や体重減少、倦怠感、関節痛、皮疹といった腸とはあまり関係なさそうな症状が出てくることがあるのが特徴です。
「クローン」というのは、この病気を最初に報告したアメリカの医師の名前にちなんでつけられたもので、「Clone(遺伝的に同じ性質を持つ生物集団)」とは関係ありません。
-
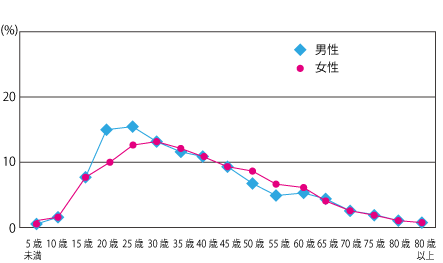
潰瘍性大腸炎の推定発症年齢
-

クローン病の推定発症年齢
患者数に対する年代別割合
出典)難病情報センター
こちらもぜひお聴きください!~Voicy病院ラジオ
「その人の誕生前から最後まで、名古屋の頼もしき病院ラジオ」
Voicyにても、炎症性腸疾患について詳しくお話しています。
第1回 その下痢、腹痛、放っておかないで!もしかしたら大腸の難病かも(2023.9.18配信)

第2回 進化する治療薬~炎症性腸疾患(2023.9.20配信)

Voicy「その人の誕生前から最後まで、名古屋の頼もしき病院ラジオ」チャンネルホームぺージはこちら
症状、経過、診断と治療
どんな症状が起こるの?
どちらもまずは下痢、腹痛、血便といった、多くは「胃腸炎かな?」とやり過ごしてしまうような、よくある症状を来します。
潰瘍性大腸炎では、その名の通り大腸に炎症が起きるのに対し、クローン病では口から肛門まで全消化管に炎症が起こり得ます。発熱、下血、体重減少、全身倦怠感、貧血などの症状もしばしば現れることがあります。また、瘻孔(穴が開き臓器がつながる)、狭窄、膿瘍といった腸管の症状(腸管合併症)、さらには関節炎や皮疹、眼に起こる虹彩炎といった腸管外の合併症を起こすことも知られています。
放っておくと、狭窄や瘻孔などの腸管合併症に至り、手術が必要となったり、炎症が長く持続することで「がん」ができてしまったりするリスクもあります。
検査と診断
まずは下痢や血便を引き起こす感染症について検査し、胃腸炎などとの鑑別を行います。その後、レントゲンや内視鏡により大腸の検査を行います。大腸内視鏡検査では、粘膜の一部を採取して、病理診断を行います。
クローン病では大腸にとどまらない消化管全体の検査が必要となります。カメラを飲んでいただくだけでよい「小腸カプセル内視鏡検査」は、原因不明の消化管出血およびクローン病疑いの患者さんには保険適用です。
当院は、地域でも有数のカプセル内視鏡検査実施施設、読影施設でもあります。
治療について
内科的治療
主として、薬物による内科的治療を行います。
炎症の程度などに応じて、使用する薬を選択していきます。主な薬剤の種類を挙げます。
| 5アミノサリチル酸(5ASA) | 炎症を抑える効果があり、軽症~中等症では第一選択のお薬となります。 |
| 副腎皮質ステロイド | 強力な炎症抑制効果があります。中等症から重症の患者さんに用います。再燃を予防する効果は認められていません。 |
| 免疫調節薬、免疫抑制薬 | ステロイドを中止すると悪化してしまう場合や、ステロイドが無効の場合の選択候補です。 |
| 生物学的製剤 | 抗TNFα抗体製剤、抗接着分子抗体、抗インターロイキン12/23抗体製剤など、炎症を抑える注射薬です。近年、この分野の薬が進化して、IBDの寛解に効果を発揮しています。 |
| JAK阻害薬 | 免疫細胞に作用して炎症を抑える内服のお薬です。 |
外科的治療
潰瘍性大腸炎では、内科治療では効果が望めない場合や、大腸に穴が開く「穿孔」が見られる場合、がんができてしまった場合は、外科的治療を選択することもあります。
クローン病では、狭窄や瘻孔といった腸管合併症を起こしてしまった場合に手術の適応となります。
食事療法・栄養指導
非常に重要な治療です。
腸管を休め、食事からの刺激を取り除いて、腹痛や下痢などの症状の改善および消化管病変の改善をめざします。症状が強い時期には、低脂肪・低残渣(繊維の少ないもの)を徹底するなど食事療法が必要となります。医師や栄養士がサポートします。
そのほか、口からの食べ物の摂取が難しい重症例では、経腸栄養、中心静脈栄養(胸のあたりの中心静脈から高カロリー輸液を投与)といった方法を採ることもあります。
透析療法(GCAP)
炎症発生の原因となる「顆粒球」を除去したり、その機能を変えることにより炎症を鎮める療法です。入院して加療します。
顆粒球は白血球の一種で、殺菌作用のある成分を含み、自然免疫系を担う細胞です。
IBDは国の指定難病
潰瘍性大腸炎、クローン病ともに、国が定める指定難病です。
指定難病とは、発病の原因が明確でないために治療方法が確立しておらず、長期の療養を必要とする疾患です。症状を安定させながら、日常生活を送ることができるよう、医療費の助成など、福祉的な支援を受けられるようになっています。
IBDに関しては、近年患者数が急増し、重症度や治療内容に応じて助成の程度が細かく分かれています。当院では医療ソーシャルワーカー(社会福祉士)や、医事のスタッフが中心となり、それらの情報提供や、助成申請の手続きなどをお手伝いします。
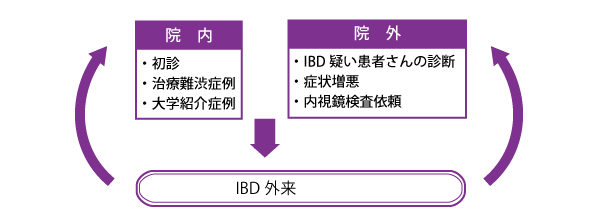
大同病院のIBDセンター
個々の患者さんにとってベストな治療を提供するチームアプローチ
症状の悪化と寛解を繰り返し、治療が長期化するのがこの病気の特徴です。また治療法も複雑化して多岐にわたり、患者さんごとに症状や生活環境、背景も異なるため、お一人おひとりのライフスタイルに合った治療プランが必要となります。
当院「IBDセンター」では、消化器の専門医、診療看護師(NP)、看護師、管理栄養士、薬剤師、臨床工学技士、医療ソーシャルワーカーなどが、多職種によるチーム医療を提供し、治療方針の決定、服薬指導、栄養指導、公費助成の申請・治療費の相談などまで、それぞれの立場から支援します。
病気とともにさまざまなライフイベントを迎える患者さんが、安心して日々生活できるようオーダーメイドに近い、トータルサポートとなっています。
-
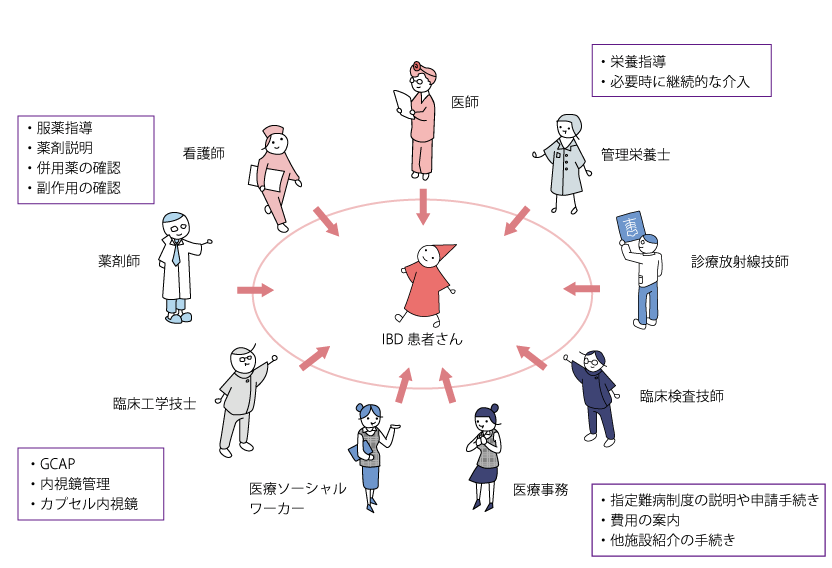
トータルサポートのイメージ
専門外来
IBDの専門外来を開設しています。
入院
重症例や、手術が必要な患者さんでは、入院加療を行います。
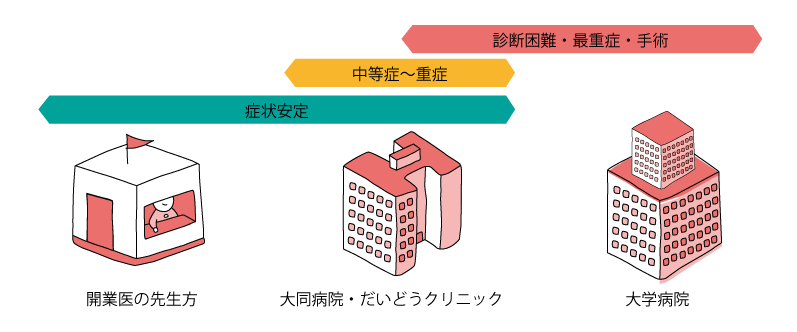
地域や大学との連携
病状や、通院に関するご要望・条件(場所や時間)に応じて、開業医の先生方など地域の医療機関と連携し、寛解期の日常的な管理はご自宅やお勤め先から便利なところで、増悪時の評価や治療などは当院で、といった方法も可能です。長きにわたる治療となりますので、患者さんの負担をなるべく経験する方法を一緒に考えていきます。
また、他の医療機関で治療を受けている患者さんのセカンドオピニオンにも対応しています。
診断困難な症例などでは、大学病院とも連携しています。
症状の程度による地域医療連携
IBDチームからのメッセージ
IBDセンター長 西川貴広
「お腹が痛い」「下痢をしている」というときにはとりあえず市販薬でなんとかしてしまおう、ということも多いと思うのですが、それを続けていると早期介入ができなくなってしまいます。気になったらまず受診していただきたいと思っています。
また治療では、症状が貫解したとしても、実は炎症が完全に治まっていなくて、その後ぶり返してくるケースが結構あります。ですから、大腸カメラで見たときに、腸管の粘膜自体に炎症がしっかり治まっている「内視鏡的貫解」という状態を達成することが治療の目標となります。
(大同病院 消化器内科主任部長、内視鏡センター長)

診療看護師 越智 優馬
実は、わたし自身も潰瘍性大腸炎の患者です。最初は下痢が続いたのですが、若い自分がこのような病気にかかるとは夢にも思いませんでした。誰にでもその可能性はあるのだということを覚えていていただいて、少しでも気になる症状があれば、ためらわず受診してください。
わたしは診療看護師として、医師と看護師のあいだのようなポジションで、医師の方針に沿って患者さんに合った治療ができるよう、関わらせてもらっています。たくさんの専門スタッフがいるので、何でも安心して相談してください。

IBDを知りたい方のためのオススメの本
-

「食べることと出すこと」(頭木弘樹、医学書院)
自らも大学3年生(20歳)のときに潰瘍性大腸炎となった著者が、その体験についてまとめた書。切実さのなかに病気を乗り越える力を感じます。
-

「うんこ文学」(頭木弘樹、ちくま文庫)
上記と同じ著者、サブタイトルは「漏らす悲しみを知っている人のための17の物語」。療養中に読んだ古今東西たくさんの文学作品から、うんこを漏らす物語を取り出して編纂。読み進めるうちに、人間だれもが持つ便意と向き合う喜怒哀楽が普遍化されていきます。
-

「腸よ鼻よ」(島袋全優、KADOKAWA)
やはり、自らが患者である著者は漫画家を夢見ていた学生時代に発病。「取材」と称して入院を繰り返し、発表したギャグコミックエッセイです。